El riesgo de trombosis es mayor en mujeres sometidas a tratamiento hormonal
Trombosis venosa
La trombosis venosa profunda o TVP, es un coágulo sanguíneo que se forma en una vena profunda en el cuerpo. Suele ocurrir en las piernas o los muslos. Si la vena se inflama, esta afección se llama tromboflebitis. Una trombosis venosa profunda, puede desprenderse y causar un problema serio en los pulmones conocido como embolia pulmonar, un infarto o un derrame.
Permanecer sentado durante mucho tiempo puede aumentar sus probabilidades de tener una TVP. Algunas medicinas y trastornos que aumentan el riesgo de coágulos sanguíneos también pueden causarle una TVP. Los síntomas comunes son:
- Calor y dolor por encima de la vena
- Dolor o inflamación en la parte del cuerpo afectada
- Enrojecimiento de la piel
El tratamiento incluye medicinas para aliviar el dolor y la inflamación, deshacer los coágulos e impedir la formación de coágulos nuevos. Mantener el área afectada elevada y aplicar calor húmedo puede ayudar. Si va a realizar un viaje largo en automóvil o avión, haga pausas para caminar o estirar las piernas e ingiera mucho líquido.
Para diagnosticar la trombosis venosa profunda, el médico te preguntará sobre tus síntomas. También te hará una exploración física para comprobar si hay zonas de hinchazón, sensibilidad o cambios de color en la piel. Según cuáles sean tus probabilidades de tener un coágulo sanguíneo, el médico podría sugerir que te hagas pruebas, como las siguientes:
- Ecografía.
- Análisis de sangre. Casi todas las personas que padecen trombosis venosa profunda grave tienen un nivel sanguíneo elevado de una sustancia denominada «dímero D».
- Flebografía. Se inyecta un tinte en una vena grande del pie o del tobillo. Un procedimiento de rayos X crea una imagen de las venas de las piernas y los pies para buscar coágulos. Sin embargo, por lo general, el diagnóstico se puede confirmar mediante métodos menos invasivos de diagnóstico, tales como la ecografía.
- Tomografía computarizada o imágenes por resonancia magnética. Ambas exploraciones pueden proporcionar imágenes visuales de las venas y podrían mostrar si tienes un coágulo. A veces, estas exploraciones se realizan por otras razones y revelan un coágulo.
Las opciones de tratamiento contra la trombosis venosa profunda comprenden las siguientes:
- Anticoagulantes. Por lo general, la trombosis venosa profunda se trata con medicamentos conocidos como «anticoagulantes». Estos medicamentos, que se pueden inyectar o tomar en píldoras, disminuyen la capacidad que tiene la sangre de formar coágulos. No disuelven los coágulos sanguíneos existentes, pero pueden evitar que los coágulos aumenten de tamaño o pueden reducir el riesgo de que se produzcan coágulos nuevos.Los medicamentos inyectables se pueden administrar en una inyección debajo de la piel o en una inyección en la vena del brazo (intravenosa).Por lo general, la heparina se administra por vía intravenosa. Otros anticoagulantes similares, como la enoxaparina (Lovenox), la dalteparina (Fragmin) o el fondaparinux (Arixtra), se inyectan debajo de la piel.Podrían inyectarte un anticoagulante durante varios días y después puedes comenzar a tomar píldoras, como la warfarina (Coumadin, Jantoven) o el dabigatrán (Pradaxa). La administración de anticoagulantes inyectables se suspende una vez que la warfarina haya anticoagulado la sangre.Se pueden administrar otros anticoagulantes en forma de píldora sin la necesidad de un anticoagulante inyectable. Estos medicamentos incluyen el rivaroxabán (Xarelto), el apixabán (Eliquis) o el edoxabán (Savaysa).Tal vez, tengas que tomar anticoagulantes en píldoras durante 3 meses o más. Es importante que los tomes exactamente como te indicó del médico, ya que tomar cantidades insuficientes o excesivas puede provocar efectos secundarios graves.Si tomas warfarina, tendrás que hacerte análisis de sangre periódicos para controlar cuánto tarda en coagular la sangre. Las mujeres embarazadas no deben recibir determinados anticoagulantes.
- Destructores de coágulos. Si tienes un tipo más grave de trombosis venosa profunda o de embolia pulmonar, o si no te están haciendo efecto otros medicamentos, el médico puede recetarte medicamentos que disuelven los coágulos rápidamente, conocidos como «destructores de coágulos» o «trombolíticos».Estos medicamentos se administran a través de una vía intravenosa para disolver los coágulos o a través de un catéter que se coloca directamente en el coágulo. Estos medicamentos pueden provocar sangrados intensos, por eso se los suele reservar para los casos graves de coágulos sanguíneos.
- Filtros. Si no puedes tomar medicamentos para anticoagular la sangre, es posible que te coloquen un filtro en una vena grande del abdomen (vena cava). Un filtro en la vena cava evita que los coágulos que se liberan se alojen en los pulmones.
- Medias de compresión. Para tratar de prevenir la hinchazón asociada con la trombosis venosa profunda, estas medias se usan desde los pies hasta aproximadamente la altura de las rodillas.
Venas Varicosas
Las venas varicosas son venas retorcidas que pueden ser azules, rojas o del color de la piel. Las venas más grandes pueden ser similares a un cordón y hacer que la piel sobresalga.
Las venas varicosas suelen aparecer en los muslos, en la parte frontal o posterior de las pantorrillas o en el interior de las piernas, cerca de los tobillos y los pies. Durante el embarazo, las venas varicosas pueden aparecer en el interior de los muslos, la parte baja de la pelvis y los glúteos.
Las arañas vasculares, o arañitas, son más pequeñas que las venas varicosas. Suelen ser rojas. Se parecen a las ramas de un árbol o a las telarañas. Las arañas vasculares se suelen ver bajo la piel, pero no hacen que ésta sobresalga como las venas varicosas.
Las arañas vasculares se pueden encontrar en las piernas o en el rostro.
Las venas varicosas afectan dos veces más a las mujeres que a los hombres y son más comunes en mujeres mayores Las arañas vasculares pueden afectar a más de la mitad de las mujeres.
Los problemas en las válvulas de las venas pueden evitar que la sangre fluya normalmente y causar venas varicosas o arañas vasculares.
Tu corazón bombea sangre llena de oxígeno y nutrientes a través de las arterias del cuerpo. Las venas transportan la sangre de las distintas partes del cuerpo hacia el corazón. Normalmente, las venas tienen válvulas que actúan como aletas de una vía. Sin embargo, si las válvulas no se cierran correctamente, la sangre puede regresar a la parte inferior de la vena en lugar de ir al corazón. Con el tiempo, más sangre se acumula en la vena y genera presión, que debilita las paredes de la vena. Esto hace que la vena aumente de tamaño.
Las venas varicosas y arañas vasculares son causadas por el daño en las válvulas de las venas, que evita que la sangre fluya normalmente. Muchos factores pueden dañar tus válvulas; sin embargo, el riesgo de desarrollar venas varicosas y arañas vasculares puede ser mayor si:
- Tienes antecedentes familiares o personales de venas varicosas o arañas vasculares. En un breve estudio, más de la mitad de las mujeres con venas varicosas tenían un pariente con venas varicosas.
- Estás sentada o parada por mucho tiempo. Estar sentada o parada por mucho tiempo, en especial por más de 4 horas seguidas, puede hacer que tus venas trabajen más duro contra la gravedad para bombear la sangre hasta el corazón.
- Tienes sobrepeso u obesidad. Tener sobrepeso u obesidad puede agregarle más presión a tus venas. Las mujeres que tienen sobrepeso son más propensas a desarrollar venas varicosas que las mujeres con un peso saludable.
- Están embarazadas. Durante el embarazo, la cantidad de sangre que bombea por tu cuerpo aumenta para soportar al feto. La sangre adicional hace que las venas se inflamen. Tu útero (matriz) en crecimiento también genera presión en tus venas. Las venas varicosas pueden desaparecer a los pocos meses de haber parido, o pueden permanecer y seguir causando síntomas. Es posible que aparezcan más venas varicosas y arañas vasculares con cada embarazo.
- Eres mayor. Al envejecer, las válvulas de las venas pueden debilitarse y dejar de funcionar correctamente. Los músculos de las pantorrillas también se debilitan con el envejecimiento. Por lo general, los músculos de las pantorrillas contraen las venas y envían la sangre de regreso al corazón mientras caminas.
- Utilizas anticonceptivos hormonales o terapia hormonal de la menopausia. La hormona estrógeno puede debilitar las válvulas de las venas y generar venas varicosas. Utilizar anticonceptivos hormonales, como la píldora o el parche, la inyección, el anillo vaginal o el dispositivo intrauterino (DIU) con estrógeno y progesterona, o bien tomar terapia hormonal de la menopausia puede aumentar tu riesgo de desarrollar venas varicosas o arañas vasculares.
- Tienes una afección que dañó las válvulas. Los coágulos sanguíneos en las piernas o las cicatrices de las venas pueden dañar las válvulas.
Lo que pretendemos al publicar este artículo y testimonio es que las pacientes sean conscientes sobre la importancia de recibir un abordaje integral para la endometriosis y otras patologías femeninas, en donde la terapia hormonal sea manejada de manera prudente dependiendo de cada paciente y su tratamiento personalizado acorde a sus necesidades y en donde la alimentación sana, un estilo de vida saludable y un acompañamiento permanente profesional sean protagonistas.
Testimonio
de paciente carnetizada Asocoen
Soy
una Endoguerrera
Desde
los 11 años época en donde tuve por primera vez el periodo menstrual
hasta hoy con 36 años he padecido invivibles cólicos; a los 22 años
fui diagnosticada con endometriosis grado 4 (pelvis congelada,
endometriosis del intestino), desde esa época hasta hoy llevo 3
laparoscopias, 2 infiltraciones de nervios de la pelvis y
numerosos tratamientos hormonales para combatir esta enfermedad; dentro de
estos medicamentos visanne (por 14 meses), DIU (2 años) y Lupron, del cual
he recibido 4 inyecciones y los efectos han sido muy fuertes.
Con
todos estos tratamientos más la genética familiar comencé a sufrir de
venas varices (a nivel vascular) por lo cual al consultar con el
profesional encargado me recomendó la cirugía por
radiofrecuencia, para esta época ya habían pasado 6 meses de mi
última dosis de lupron y 18 meses después de utilizar visanne.
Con
este historial conocido por el vascular tratante, se da autorización para
realizar una safenoctomia y para sorpresa que de una cirugía “tan
fácil”
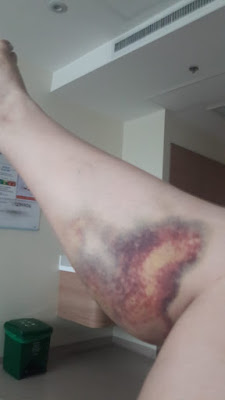
termine hospitalizada por trombosis profunda venosa y trombo embolismo pulmonar
aguado, a la fecha desconocemos la razón por la que mi cuerpo
reacciono así, pero dentro de los posibles sucesos que desencadenaron en
mi cuerpo estas acciones son la utilización de diversos fármacos para el
tratamiento de la endometriosis; a hoy después de 3 meses de operada no
puedo tratar la endometriosis; ya que los anticuagulantes que debo tomar
no permiten ninguna interacción con terapias hormonales y cualquier
cirugía traería peores consecuencia… Ahora literalmente debo aguantarme el
dolor!
Al
contarles esta parte de historia de mi vida, quisiera generar conciencia sobre
el indiscutible efecto de los tratamientos que traen para nosotras el
manejo de una enfermedad poco estudiada y la importancia de tratar
nuestros padecimientos de manera natural y consciente de conocer y
mantener informados a médicos tratantes de los medicamentos que hemos utilizado.
Un
fuerte abrazo para todas y espero que la mejor energía vibre en todas las
endohermanas.
Fuente
Texto : womenshealth.gov mayoclinic.org


Comentarios
Publicar un comentario